頸動脈狹窄依照症狀之有無,可分為有症狀的頸動脈狹窄及無症狀的頸動脈狹窄。有症狀的頸動脈狹窄定義為在過去6個月內,因頸動脈狹窄導致特定區域腦部血流受阻,而產生暫時性腦缺血(或中風等相關症狀。這些症狀主要可分為視覺症狀及大腦半球症狀,前者包含狹窄同側之單眼暫時失明、暫時性黑矇、永久視力喪失;後者包含狹窄對側偏瘫。
- 1月 30 週一 202314:03
頸動脈狹窄之篩檢及處置原則
症狀及分類
頸動脈狹窄依照症狀之有無,可分為有症狀的頸動脈狹窄及無症狀的頸動脈狹窄。有症狀的頸動脈狹窄定義為在過去6個月內,因頸動脈狹窄導致特定區域腦部血流受阻,而產生暫時性腦缺血(或中風等相關症狀。這些症狀主要可分為視覺症狀及大腦半球症狀,前者包含狹窄同側之單眼暫時失明、暫時性黑矇、永久視力喪失;後者包含狹窄對側偏瘫。
頸動脈狹窄依照症狀之有無,可分為有症狀的頸動脈狹窄及無症狀的頸動脈狹窄。有症狀的頸動脈狹窄定義為在過去6個月內,因頸動脈狹窄導致特定區域腦部血流受阻,而產生暫時性腦缺血(或中風等相關症狀。這些症狀主要可分為視覺症狀及大腦半球症狀,前者包含狹窄同側之單眼暫時失明、暫時性黑矇、永久視力喪失;後者包含狹窄對側偏瘫。
- 5月 08 週日 202211:49
案例分享 - 肥厚型心肌病變
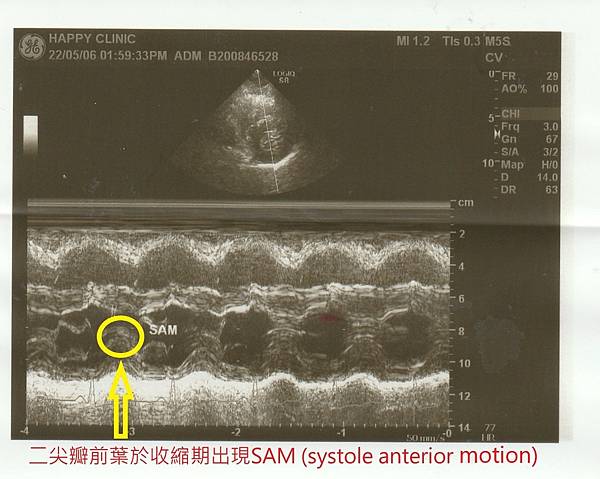
《臨床案例分享 — 肥厚型心肌病變》
趙太太,75歲,2018年診斷出肥厚型心肌病變,屬於心尖部局部型肥厚,當時因工作事務繁忙、睡眠品質欠佳、心跳異常快速等症狀至醫院檢查,才發現患有遺傳性的心肌病變。
- 5月 08 週日 202208:57
高血壓藥物介入時機
血壓量測包括診間量測、居家量測、24小時可攜帶式量測三種。正常血壓120/80毫米汞柱(兩者皆備)。2010年歐洲心臟學會制定高血壓之定義,診間血壓>140/90毫米汞柱(兩者擇一),2017年美國心臟學會制定高血壓之定義,診間血壓>130/80毫米汞柱(兩者擇一),即可認定為高血壓,因為美國專家學者發現血壓介於140/90與130/80之間之族群,其心血管併發症是血壓正常者的2倍。台灣醫學會目前還是追隨歐洲心臟學會定義。除了診間血壓量測至為重要,居家量測測血壓值>135/85毫米汞柱,或者24小時攜帶式平均血壓值>130/80毫米汞柱,亦可診斷為高血壓。
關於白袍性高血壓,其居家量測血壓是正常的,可是到了診所量測血壓是異常的,此乃稱之為白袍性高血壓。根據最新醫學研究,專家學者收錄6萬名歐美、亞洲白袍症患者,發現未治療者心臟病風險增加36%,全死亡率增加33%,心因性死亡率增加109%,值得醫界正視與注意。
關於隱匿性高血壓,其居家量測血壓是異常的,可是到了診所量測血壓是正常的,此乃稱之為隱匿性高血壓。關於隱匿性高血壓,心血管死亡率增加1.88倍,中風風險增加2.17倍,全死亡率增加1.83倍。醫界人士應該發掘高風險患者並給與適當治療。當確立患者為高血壓,而且是高風險族群,或者已經罹患心臟病變,或者罹患慢性腎病,此時此刻即應建議藥物治療,加上輔助性生活型態調整。
關於白袍性高血壓,其居家量測血壓是正常的,可是到了診所量測血壓是異常的,此乃稱之為白袍性高血壓。根據最新醫學研究,專家學者收錄6萬名歐美、亞洲白袍症患者,發現未治療者心臟病風險增加36%,全死亡率增加33%,心因性死亡率增加109%,值得醫界正視與注意。
關於隱匿性高血壓,其居家量測血壓是異常的,可是到了診所量測血壓是正常的,此乃稱之為隱匿性高血壓。關於隱匿性高血壓,心血管死亡率增加1.88倍,中風風險增加2.17倍,全死亡率增加1.83倍。醫界人士應該發掘高風險患者並給與適當治療。當確立患者為高血壓,而且是高風險族群,或者已經罹患心臟病變,或者罹患慢性腎病,此時此刻即應建議藥物治療,加上輔助性生活型態調整。
- 5月 07 週六 202219:33
心導管介入性腎動脈交感神經阻斷術
心導管介入性腎動脈交感神經阻斷術(Renal denervation ,RDN),又稱為高血壓心導管治療。操作方式類似心導管,在鼠蹊處注射後,置放入特殊導管,這個裝置具備多個電極,可以發出電波,中斷腎動脈交感神經系統之活動,患者隔天即可出院。適用於頑固型高血壓,高血壓合併器官受損者(包括左心室肥厚、腎臟病變、腦中風、微白蛋白尿、頸動脈內膜變厚、動脈硬化斑塊心肌梗塞)、服用藥物順從性差、服用藥物副作用大、或次發血壓未達標者等等,均是此類手術最佳人選。
根據2020年刊登在The Lancet的研究報告顯示,接受導管手術並未服藥者,患者診間血壓收縮壓平均下降約 10 毫米汞柱;根據2021年刊登在JACC的研究報告顯示,在心導管手術3個月後,血漿中腎泌素活性與醛固酮濃度明顯下降,尤其是血漿腎泌素活性大於 0.65微毫克/毫升/小時患者降壓成果特別明顯;根據綜合分析之研究報告顯示,患者診間收縮壓下降 10 毫米汞柱,則可減少心血管事件風險20%,總死亡率13%、冠心症發生率17%、腦中風發生率27%、心臟衰竭發生率28%。
根據2020年刊登在The Lancet的研究報告顯示,接受導管手術並未服藥者,患者診間血壓收縮壓平均下降約 10 毫米汞柱;根據2021年刊登在JACC的研究報告顯示,在心導管手術3個月後,血漿中腎泌素活性與醛固酮濃度明顯下降,尤其是血漿腎泌素活性大於 0.65微毫克/毫升/小時患者降壓成果特別明顯;根據綜合分析之研究報告顯示,患者診間收縮壓下降 10 毫米汞柱,則可減少心血管事件風險20%,總死亡率13%、冠心症發生率17%、腦中風發生率27%、心臟衰竭發生率28%。
- 4月 01 週五 202218:32
案例分享 - 冠狀動靜脈廔管

賴先生,59歲,具有三高病史,包含高血壓、高血脂和高血醣。近期出現偶發性胸悶、胸痛現象,至醫院進行心電圖、運動心電圖與心臟超音波檢查,卻無發現任何異常。
- 3月 20 週日 202220:03
案例分享 - 黏液瘤
巫女士,80歲,活動力很強,每天例行出門採買與運動,因家中無電梯,每天也自行爬樓梯回住處。
2021年10月至天行健診所進行例行性全身健康檢查,其中心電圖檢查發現胸前導程V1—V6呈現倒置T波、肢體導程II, III, aVf呈現扁平T波,代表廣泛前壁及下壁心肌缺血。心臟科王復蘇醫師立即安排心臟超音波檢查,意外在患者的左心房接近二尖瓣位置發現2公分的黏液瘤(myxoma)。
王醫師立刻開立轉診單請患者至大型醫院進行檢查,患者至醫學中心就診,立刻被安排住院檢查,包括心導管、抽血與影像學等檢查,長達4-5天,經過院內相關科室討論,確認患者左心房為腫瘤,須立即接受開心手術將其取出。
隔日,患者經6-7小時的開心手術,順利取出心臟腫瘤,經病理切片檢查確定腫瘤為良性,無轉移現象,僅留下15公分傷口。患者術後配合院內安排,進行肺活量訓練、與藥物、營養品補充,每日服用抗凝血劑、降壓藥,與促進傷口修復專用保養品,至今3個月恢復狀況良好。
巫女士術前未有任何胸悶、呼吸困難等症狀,活動力十足,好在家人每年安排例行性健康檢查,及時發現心臟腫瘤,並接受妥善治療。王復蘇醫師表示,黏液瘤雖然是良性腫瘤,但若長在二尖瓣膜,容易引起細菌滋生引發心內膜炎,甚至心臟衰竭與心因性猝死症,須格外小心謹慎。
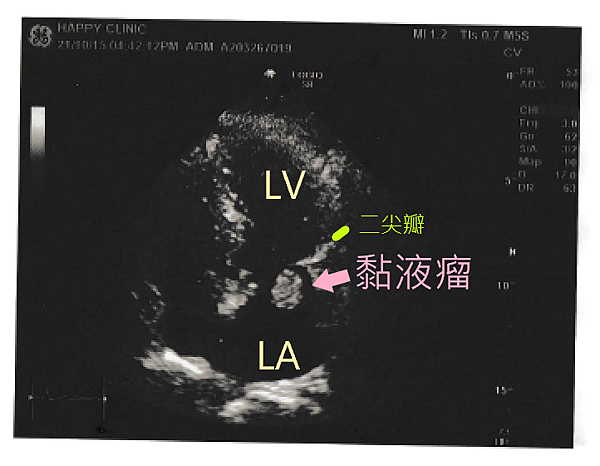
- 3月 12 週六 202221:45
案例分享 - 希阿里氏網
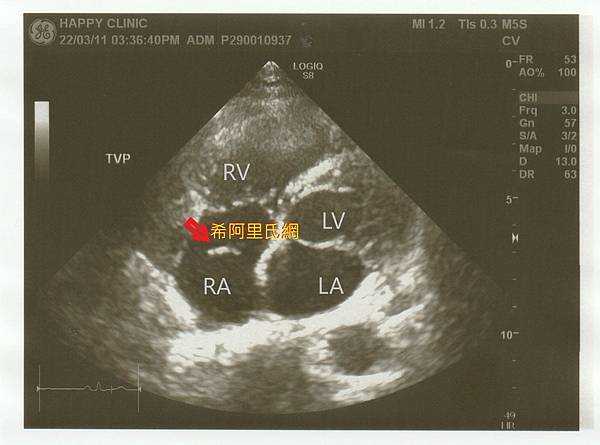
肖小姐,60歲,來自湖南長沙,來台17年,長期有胃痛和胸痛困擾,影響睡眠。因無法分辨是何種疼痛,不敢施打新冠疫苗,決定先至心臟科門診確認病情。
2022.03.11 經由心臟超音波檢查,心臟科王復蘇醫師意外發現患者是罕見的「希阿里氏網」(chiari network, CN) 。
- 10月 23 週六 202109:15
心房顫動之中風風險
心房顫動係指心房快速而不規則的跳動,一旦發生時,因為心房沒有有效的收縮,心房內的血流會處於流動不佳的狀態。在這種情況之下,血液很容易形成血栓,一旦血栓隨著血流流到腦部,就會阻塞住腦部的血管,而造成腦中風。
心房顫動引發腦中風預後很差且復發率高。因此,如何有效地的預防中風的發生,是處理心房顫動患者迫切的課題。
2015年歐洲心臟學會訂定CHA2DS2-VASC分數系統來評估病患每年的中風風險 。每位患者心房顫動的中風風險不完全一樣。
心房顫動引發腦中風預後很差且復發率高。因此,如何有效地的預防中風的發生,是處理心房顫動患者迫切的課題。
2015年歐洲心臟學會訂定CHA2DS2-VASC分數系統來評估病患每年的中風風險 。每位患者心房顫動的中風風險不完全一樣。
- 10月 04 週一 202121:35
穩定型缺血性心臟病保守治療
缺血性心臟病是全世界的主要死亡和致殘原因。所有患有穩定缺血性心臟病(SIHD)的患者都應接受最佳藥物治療,藉以減少動脈粥狀硬化的進展並防止冠狀動脈血栓。除了藥物治療外,血管重建適用於症狀加劇或難以控制的患者。
自 COURAGE 試驗發表以來,許多具有里程碑意義的隨機臨床試驗,未能顯示經皮冠狀動脈介入治療有減少SIHD 死亡和心肌梗塞方面的好處。儘管療效不確定,許多醫師卻繼續為SIHD 患者進行此類介入治療。於此同時,「缺血減少範式」是管理SIHD 的核心原則,雖然這種取向得到了臨床準則的認可,但幾乎沒有確鑿證據表明這種策略能改善結局。然而,這些試驗只包括那些隨機分派前已獲知冠狀動脈解剖的參與者,並且未招募足夠數量的重大缺血患者。
自 COURAGE 試驗發表以來,許多具有里程碑意義的隨機臨床試驗,未能顯示經皮冠狀動脈介入治療有減少SIHD 死亡和心肌梗塞方面的好處。儘管療效不確定,許多醫師卻繼續為SIHD 患者進行此類介入治療。於此同時,「缺血減少範式」是管理SIHD 的核心原則,雖然這種取向得到了臨床準則的認可,但幾乎沒有確鑿證據表明這種策略能改善結局。然而,這些試驗只包括那些隨機分派前已獲知冠狀動脈解剖的參與者,並且未招募足夠數量的重大缺血患者。
- 8月 18 週三 202110:18
降尿酸藥物與心房顫動
別嘌醇(Allopurinol)
2013年,Hernandez等對603例心臟衰竭患者進行回顧性、單中心研究,103例使用別嘌醇,500例未使用,使用別嘌醇組的房顫發生率降低了13%(HR=0.5,95%CI:0.2~0.9,P=0.04),研究者提出別嘌醇的應用可能通過抑制氧化應激降低心臟衰竭患者房顫的發生率。
